Hội chứng thiếu máu cục bộ ở mắt hay thiếu máu nhãn cầu (TMNC) bao gồm các dấu hiệu và triệu chứng ở mắt do giảm tưới máu mắt mãn tính thứ phát sau tắc động mạch cảnh trong. Các biểu hiện ở mắt có thể là biểu hiện duy nhất của tắc động mạch cảnh, mặc dù một nửa số bệnh nhân TMNC cũng bị bệnh tim mạch nặng. Tỷ lệ tử vong trong 5 năm ở bệnh nhân TMNC là khoảng 40%, với 2/3 trường hợp tử vong do nhồi máu cơ tim và 1/3 do đột quỵ. Do vậy, chẩn đoán kịp thời là cần thiết để giảm tỷ lệ mắc và tử vong do tim mạch cũng như ngăn ngừa giảm thị lực vĩnh viễn.
Tỷ lệ mắc TMNC ước tính là 7,5 trường hợp/ 1 tr người mỗi năm. Tuy nhiên, con số này có thể còn cao hơn do thường xuyên bị chẩn đoán sai. TMNC ảnh hưởng đến nam giới gấp đôi nữ giới do tỷ lệ mắc bệnh tim mạch ở nam giới cao hơn và ở độ tuổi trung bình là 65 tuổi. TMNC có thể là đơn phương hoặc song phương. Tại thời điểm chẩn đoán, một nửa số bệnh nhân TMNC đi kèm bị tắc hoàn toàn động mạch cảnh trong một bên và khoảng 10% bị tắc nghẽn hoàn toàn hai bên. Các yếu tố nguy cơ về mạch máu bao gồm tăng huyết áp, tiểu đường, rối loạn lipid máu và bệnh tim. Bên cạnh đó là các bệnh lý hiếm gặp khác như viêm động mạch tế bào khổng lồ và các tình trạng viêm khác, phát hiện chứng phình động mạch cảnh, hội chứng Eisenmenger và loạn sản xơ mạch. Kết quả của thiếu máu cục bộ này tại mắt là việc sản xuất VEGF tăng lên và quá trình tân mạch hóa bán phần trước nhãn cầu phát triển ở 66% số mắt.
Đặc điểm lâm sàng
Triệu chứng phổ biến nhất của TMNC trong 67% -90% trường hợp là mất thị lực dần dần trong nhiều tuần đến vài tháng. Cần lưu ý là khoảng 30% mắt thiếu máu có thị lực từ 20/20 đến 20 / 50 lúc mới biểu hiện. Tuy nhiên, các nghiên cứu xác nhận rằng một khi tân mạch của mống mắt xuất hiện thì 95% mắt giảm thị lực xuống còn đếm ngón tay hoặc tồi tệ hơn trong vòng một năm.
Các triệu chứng khác bao gồm nhìn mờ thoáng qua( Amaurosis Fugax), đau do tăng nhãn áp thứ phát sau glocom tân mạch (NVG) và phục hồi thị lực chậm sau chiếu sáng mạnh- một hiện tượng đi kèm bởi phù hoàng điểm nặng. Một biểu hiện khác là “đau thắt ở mắt”, cơn đau âm ỉ, nhức nhối ở quanh mắt bị ảnh hưởng do thiếu máu cục bộ cầu hoặc đau màng não cùng bên; cơn đau có thể thuyên giảm khi bệnh nhân nằm ngửa.
Triệu chứng lâm sàng bán phần trước: bao gồm tân mạch hóa mống mắt (60% -66%) và tế bào tiền phòng hoặc cảm giác lóa (20% -50%). Các phát hiện khác bao gồm mống mắt dính sau, máu tiền phòng, đục thủy tinh thể không đối xứng, phù kết mạc và giác mạc. Khoảng một nửa số bệnh nhân bị tăng nhãn áp do glocom tân mạch trong khi số còn lại có nhãn áp bình thường hoặc thấp do sản xuất thủy dịch bị bị suy giảm.
Triệu chứng lâm sàng ở bán phần sau: biểu hiện bằng hẹp động mạch võng mạc (90%); giãn các tĩnh mạch võng mạc nhưng không ngoằn ngoèo (90%); xuất huyết võng mạc (80%); vi phình mạch (80%); và ít hơn là hoàng điểm anh đào (12%); phù hoàng điểm; hoặc tân mạch của đầu thần kinh thị giác (35%), võng mạc (8%) hoặc cả hai. Các xuất huyết võng mạc liên quan đến TMNC thường tròn và sâu và thường nằm ở vùng trung tâm mặc dù chúng cũng có thể được tìm thấy ở toàn bộ cực sau.
Các khám nghiệm bổ sung
Chụp động mạch cảnh: Chụp ảnh động mạch cảnh là khám nghiệm quan trọng nhất để hỗ trợ chẩn đoán TMNC. Siêu âm hai động mạch cảnh là xét nghiệm chẩn đoán ban đầu hay được thực hiện nhất vì nó chính xác, không xâm lấn, chi phí thấp và phổ biến rộng rãi.
Chụp mạch kết hợp chụp cắt lớp vi tính hoặc chụp mạch cộng hưởng từ thường được sử dụng như một xét nghiệm xác nhận hoặc để lập kế hoạch phẫu thuật. Chụp mạch kỹ thuật số không được sử dụng để chẩn đoán ban đầu vì nó xâm lấn và mang lại nguy cơ đột quỵ, nhưng có thể cần thiết phải tiến hành nếu các xét nghiệm không xâm lấn cho kết quả trái ngược nhau.
Mặc dù hầu hết bệnh nhân mắc chứng TMNC đều bị hẹp hơn 90% động mạch cảnh hai bên, nhưng TMNC có thể xảy ra ở mức độ hẹp thấp hơn, tùy thuộc vào lưu lượng tuần hoàn phụ của bệnh nhân (hoặc mức độ thiếu). Do đó, hình ảnh chụp động mạch cảnh cho thấy hẹp hơn 90% hỗ trợ mạnh mẽ cho chẩn đoán nhưng không phải là để xác chẩn đoán TMNC.
Chẩn đoán hình ảnh nhãn khoa: có thể hỗ trợ bác sĩ nhãn khoa hình dung mức độ không tưới máu và tổn thương sau đó đối với mống mắt, hắc mạc và võng mạc Các đặc điểm trên chụp mạch huỳnh quang bao gồm làm đầy hắc mạc chậm và thời gian thuốc luân chuyển từ tay đến võng mạc và động mạch kéo dài. Rò rỉ và nhuộm động mạch muộn cũng nổi bật do thiếu máu cục bộ nội mô mãn tính thiếu oxy. Hình ảnh chụp mạch xanh indocyanin (ICGA) cũng cho thấy sự kéo dài của sự lấp đầy màng mạch với sự giảm bớt sự lấp đầy mạch máu ở phần giữa và cực sau.
Điều trị
Xử trí phẫu thuật bệnh động mạch cảnh. Phương pháp điều trị dứt điểm cho TMNC do hẹp là phẫu thuật tái tưới máu động mạch cảnh bằng phương pháp cắt nội mạc động mạch cảnh (CEA) hoặc đặt stent.
Phẫu thuật tái tưới máu động mạch cảnh đã được chứng minh là có thể ngăn ngừa sự phát triển của chứng thiếu máu cục bộ mãn tính ở mắt cũng như giảm nguy cơ đột quỵ. Can thiệp cắt nội mạc động mạch cảnh có triệu chứng ở Bắc Mỹ đã chứng minh tính ưu việt của liệu pháp CEA và aspirin trong việc ngăn ngừa đột quỵ so với chỉ dùng aspirin cho cả hẹp động mạch cảnh có triệu chứng và không triệu chứng. Ngoài ra, phẫu thuật tái tưới máu động mạch cảnh được chứng minh là có thể bảo tồn thị lực nếu được thực hiện trước khi tân mạch phát triển. Đặt stent động mạch cảnh và phẫu thuật bắc cầu là những lựa chọn phẫu thuật thay thế nếu không thể thực hiện CEA hoặc nếu bệnh nhân có chống chỉ định CEA
Để giảm thiểu rủi ro toàn thân, tất cả bệnh nhân nghi ngờ TMNC nên được chuyển đến bác sĩ gia đình, bác sĩ tim mạch hoặc bác sĩ thần kinh để đánh giá và giảm thiểu các yếu tố nguy cơ tim mạch. Ở những bệnh nhân bị hẹp 100%, điều trị phẫu thuật không hiệu quả, khi đó quản lý và chăm sóc y tế là đặc biệt quan trọng.
Steroid tại mắt và liệt thể mi có thể được sử dụng để kiểm soát phản ứng tiền phòng và giảm đau. Tân mạch mống mắt có thể được điều trị bằng thuốc hoặc phẫu thuật. Có thể cần các thủ thuật phá hủy thể mi chu kỳ để giảm nhãn áp ở mắt bị mù và đau.
Quang đông toàn bộ võng mạc (PRP) có thể được tiến hành để hạn chế sinh tân mạch võng mạc. Tuy nhiên, sự thoái triển của tân mạch chỉ xảy ra ở 36% số mắt được điều trị PRP trên bệnh nhân TMNC, có thể do thiếu máu cục bộ võng mạc và hắc mạc đã quá nghiêm trọng.
Các chất chống VEGF tiêm nội nhãn như Bevacizumab đã được sử dụng để điều trị thành công tân mạch mống mắt, glocom tân mạch và phù hoàng điểm thứ phát sau TMNC. Tuy nhiên, ảnh hưởng đến thị lực không rõ ràng vì thị lực của bệnh nhân thường bị suy giảm là do quá trình thiếu máu cục bộ trầm trọng trước đó.
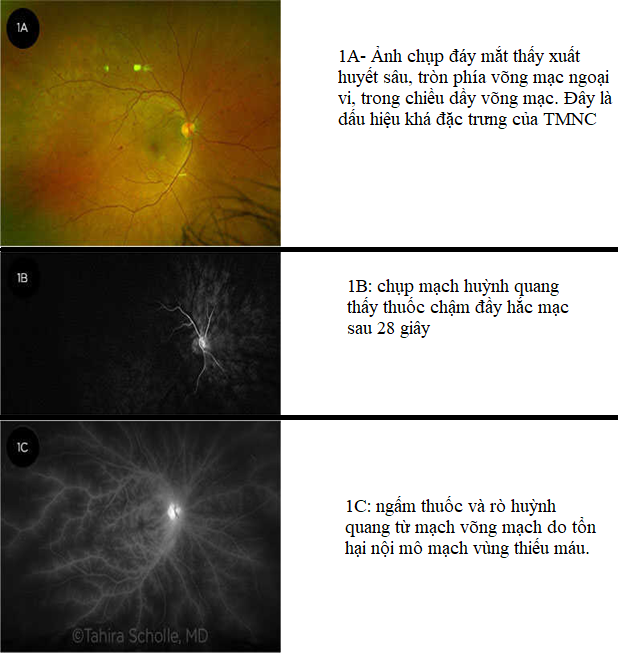 Ảnh chụp đáy mắt thường và chụp mạch huỳnh quang của một bệnh nhân thiếu máu nhãn cầu
Ảnh chụp đáy mắt thường và chụp mạch huỳnh quang của một bệnh nhân thiếu máu nhãn cầu
Bác sĩ nhãn khoa có thể là người đầu tiên nhận biết hẹp động mạch cảnh vì các dấu hiệu và triệu chứng của TMNC có thể biểu hiện trước các dấu hiệu toàn thân khác. Do đó, việc nhận biết sớm TMNC, dựa trên khám lâm sàng và được hỗ trợ bởi hình ảnh động mạch cảnh, là rất quan trọng trong việc ngăn ngừa mù lòa cũng như giảm tỷ lệ mắc và tử vong do tim mạch.
Điều trị quan trọng nhất là xử trí tắc động mạch cảnh, cơ bản thông qua tái tưới máu động mạch cảnh với CEA hoặc đặt stent. Steroid tại chỗ và thuốc điều trị chu kỳ, quang đông võng mạc, thuốc chống VEGF và triamcinolone tiêm nội nhãn có thể được sử dụng để điều trị các di chứng cục bộ của TMNC. Tuy nhiên, một khi tân mạch đã phát triển thị lực khó có thể cải thiện hay vãn hồi.
Bs Hoàng Cương
Tập hợp từ AAO website